Onkologen: Systemfehler im AMNOG
Die Deutsche Gesellschaft für Hämatologie und medizinische Onkologie (DGHO) will das System der frühen Nutzenbewertung überarbeiten. Die Experten haben in einer Analyse systemische Fehler in dem Verfahren nachgewiesen, durch die etwa Antidiabetika und Arzneimittel aus der Neurologie benachteiligt werden. Besonders bei der Auswahl der Vergleichstherapie und den Endpunkten der Zulassungsstudien sieht die DGHO Nachbesserungsbedarf.
Gemeinsam mit Experten von 19 wissenschaftlichen medizinischen Fachgesellschaften und der Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) hat die DGHO die Ergebnisse der zwischen 2011 und 2014 vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) und Gemeinsamen Bundesausschuss (G-BA) abgeschlossenen Nutzenbewertungen analysiert. Insgesamt wurden in dieser Zeit 114 Verfahren begonnen, zwölf wurden eingestellt und vier Arzneimittel ohne abschließende Bewertung in eine Festpreisgruppe eingeordnet. Die 98 abgeschlossenen Verfahren flossen in die Analyse ein.
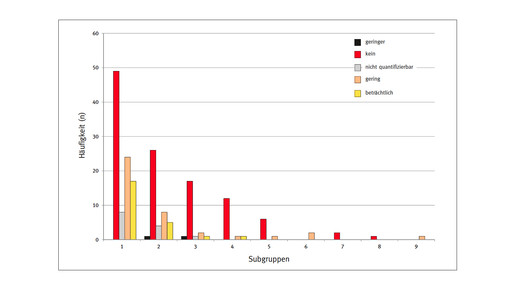
Bei 45 Verfahren wurde die Nutzenbewertung vom G-BA auf verschiedene Patiententypen aufgeteilt, bis zu neun Subgruppen pro Präparat gab es. In diesen Fällen wurde keine zusammenfassende Gesamtbewertung vorgenommen, sondern Entscheidungen für jede Patientengruppe. Insgesamt nahm der G-BA somit von 2011 bis 2014 insgesamt 192 Bewertungen vor.
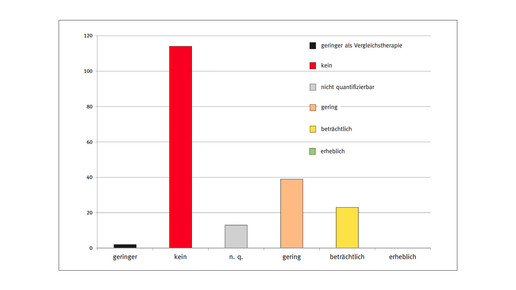
Das häufigste Ergebnis war in insgesamt 115 Fällen „Zusatznutzen nicht belegt“. Das entspricht einem Anteil von fast 60 Prozent. In 39 Fällen wurde ein nur geringer Zusatznutzen bescheinigt, in 23 Fällen ein beträchtlicher Zusatznutzen. Einen erheblichen Zusatznutzen hatte im Untersuchungszeitraum kein Arzneimittel zugesprochen bekommen. Das erste Arzneimittel, dass die Bestnote erhielt, war im Februar Hemangiol (Propranolol) von Pierre Fabre.
Auffällig ist laut DGHO, dass die Entscheidung über den Zusatznutzen mit verschiedenen Faktoren korreliert: Je mehr Subgruppen beispielsweise festgelegt worden seien, desto geringer sei die Chance auf einen Zusatznutzen.
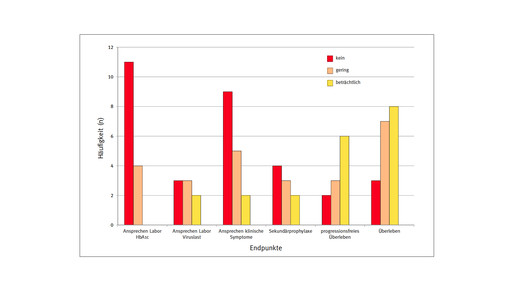
Auch zwischen den festgelegten Endpunkten der notwendigen Studien und dem Zusatznutzen sehen die Experten einen Zusammenhang: War der primäre Endpunkt das Überleben, wurde den meisten Präparaten ein beträchtlicher oder zumindest geringer Zusatznutzen bescheinigt. War der Endpunkt das progressionsfreie Überleben, war die Zahl der positiven Bewertungen zwar geringer, aber sie überwogen dennoch. Anders sah es bei Arzneimitteln aus, deren Zulassung auf Studien mit dem Endpunkt „Ansprechen“ beruhte. Diesen wurde in der Mehrheit der Fälle kein Zusatznutzen zugesprochen.
Darin sieht die DGHO ein prinzipielles Problem: „Das Überleben wird höher bewertet als Laborwerte“, fasst Professor Dr. Bernhard Wörmann, Medizinischer Leiter der DGHO, zusammen. Daher gebe es auch große Unterschiede bei den Fachgebieten: Während in der Onkologie in etwa der Hälfte der Verfahren ein Zusatznutzen bescheinigt worden sei, sei in der Diabetologie und der Neurologie bislang nur in wenigen Fällen ein geringer Zusatznutzen anerkannt worden – einen beträchtlichen Zusatznutzen habe bislang kein Arzneimittel aus diesen Indikationen zugesprochen bekommen.
Diese immanente Benachteiligung kritisiert auch Professor Dr. Thomas Berg, Leiter der Sektion Hepatologie am Universitätsklinikum Leipzig. Bei der Bewertung des Hepatitis-C-Präparats Harvoni (Sofosbuvir/Ledispavir) beispielsweise sei das anhaltende virologische Ansprechen (SVR), ein Marker für die Ausheilung der Erkrankung – nicht als relevanter Endpunkt akzeptiert worden. Daher sei dem Medikament kein Zusatznutzen bescheinigt worden.
Nach dem Protest von Experten habe der G-BA dem Präparat zwar einen „Anhaltspunkt für einen nicht quantifizierbaren Zusatznutzen“ für bestimmte Subgruppen bescheinigt. „Die Heilung hat natürlich einen Effekt auf das Überleben, aber diese Daten nimmt das IQWiG aus methodischen Gründen nicht auf“, kritisiert Berg. Auch weitere Vorteile der Therapie, etwa deren kürzere Dauer und weniger Nebenwirkungen, würden IQWiG und G-BA nicht aufgreifen.
Aus Sicht von Berg haben aber genau diese Endpunkte für die Patienten eine wichtige Bedeutung. Viele Erkrankte seien von der Interferon-Therapie abgeschreckt gewesen und hätten sich nicht behandeln lassen. Zudem hätten die Heilungschancen bei nur 50 Prozent gelegen – unter Harvoni sind es dem Mediziner zufolge 99 Prozent. Allerdings würden sich Ärzte nicht trauen, das Präparat zu verschreiben, weil der G-BA ihnen sage, die Therapie sei nicht wirtschaftlich.
Professor Dr. Mathias Freund, Vorsitzender der DGHO, kritisierte außerdem, dass die Vergleichstherapie häufig pragmatisch festgelegt werde: Sei der Vergleich mit der preiswertesten Therapie erfolgreich, könne besser verhandelt werden. Er sprach sich dafür aus, die Vergleichstherapie stattdessen anhand der Leitlinien festzulegen. Dafür sei die frühzeitige Konsultation der Fachgesellschaften nötig, die die Leitlinien erarbeiten.
Außerdem sollten relevante Endpunkte besser und differenzierter festgelegt werden – dabei sollte auch die Lebensqualität eine Rolle spielen. Freund sprach sich dafür aus, Instrumente zur Gewichtung mehrerer Endpunkte zu entwickeln. Die Subgruppen sollten zudem auf klinisch relevante reduziert werden, kleine Gruppen mit weniger als 10 Prozent der Gesamtpopulation sollten vermieden werden. Insgesamt wünscht sich Freund mehr Transparenz und Partnerschaft in dem Verfahren.
AkdÄ-Chef Professor Dr. Wolf-Dieter Ludwig fordert eine stärkere Zusammenarbeit zwischen den Zulassungsbehörden, Organisationen wie dem IQWiG und dem G-BA und Experten. Dies sei Voraussetzung dafür, dass die frühe Nutzenbewertung erfolgreich verlaufe. Ludwig wiederholte außerdem die Forderung der AkdÄ nach einer später Nutzenbewertung, beispielsweise wenn die Präparate zwei oder drei Jahre auf dem Markt sind.
Ludwig kritisierte, dass sich die Preise für neue Arzneimittel nicht am Zusatznutzen orientieren, sondern daran, „was der Markt zu zahlen bereit ist“. Es müsse aber um die Frage gehen, was die Gesellschaft bereit sei, für gewisse Behandlungen auszugeben. „Diese Entscheidung sollte nicht der Onkologe treffen.“


























APOTHEKE ADHOC Debatte