Retax-Falle § 27a
Die Krankenkassen übernehmen bei Kinderwunsch nach § 27a Sozialgesetzbuch (SGB V) die Hälfte der Kosten für die medizinischen Maßnahmen, die bei der künstlichen Befruchtung entstehen. Bei der Belieferung der Rezepte können Unsicherheiten in der Abrechnung entstehen: Wann darf zu Lasten der Krankenkasse abgerechnet werden, wann werden 50 Prozent des Preises übernommen und wann besteht eine Prüfpflicht?
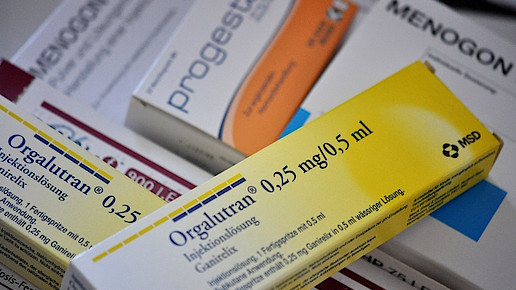
Arzneimittel, die im Rahmen der künstlichen Befruchtung eingesetzt werden können, sind zum Beispiel Menogon HP, Gonal F oder Puregon. Der Indikation entsprechende Verordnungen können mit dem medizinischen Hinweis auf den Paragraphen 27a bedruckt sein. In diesem Fall unterliegt die Apotheke keiner Prüfpflicht und die Krankenkasse erstattet die Hälfte der Kosten. Die Patienten tragen den restlichen Teil des Arzneimittelpreises, aber keine weitere Zuzahlung.
Die Verordnung wird mit der Sonder-PZN 09999643 bedruckt, der abzurechnende Betrag wird mit der Hälfte des Arzneimittelpreises angegeben. Das Zuzahlungsfeld wird mit einer „0“ versehen. Sollte eine Krankenkassen mehr als 50 Prozent der Kosten übernehmen, kann die Apotheke in der Regel trotzdem nur 50 Prozent abrechnen. Der Patient muss in diesem Fall seinen Eigenanteil direkt mit der Krankenkasse verrechnen.
Ist eine Verordnung nicht mit dem Hinweis auf eine Versorgung nach § 27a versehen, muss die Apotheke ihrer Prüfpflicht nachkommen, sofern es der regionale Liefervertrag vorsieht. Ausgenommen sind die Ersatzkassen. Die Primärkassen in Hamburg haben einen Arzneiliefervertrag mit dem Hamburger Apothekerverband geschlossen. Für Rezepte der AOK Rheinland/Hamburg, BKK Landesverband Nordwest, SVLFG, IKK classic und Knappschaft ist eine Prüfpflicht festgelegt. Auch für einige Primärkassen in Bremen lag eine Prüfpflicht vor.
Apotheker müssen mit dem verschreibenden Arzt Rücksprache halten und das Ergebnis mit Datum und Unterschrift auf dem Rezept dokumentieren. „Deutet die Verordnung von Ovulationsauslösern auf eine entsprechende Behandlung hin, hat die Apotheke das Vorliegen einer entsprechenden Genehmigung zu erfragen“, heißt es. Liegt eine Genehmigung vor, muss deren Nummer auf dem Rezept vermerkt werden. Anderenfalls muss beim Arzt angerufen und geklärt werden, dass die Verordnung nichts mit einer künstlichen Befruchtung zu tun hat.
Steht die Behandlung nicht im Zusammenhang mit einer künstlichen Befruchtung kann der Vermerk aufgebracht werden: „Nach Rücksprache vom …. kein Zusammenhang mit § 27a“. In diesem Fall wird der volle Arzneimittelpreis abgerechnet, dem Patienten werden die Rezeptgebühr und eventuell auftretende Mehrkosten in Rechnung gestellt. Die Arzneimittel sind zum Teil auch für andere Indikationen zugelassen.
Sind die Apotheker ihrer Prüfpflicht nicht nachgekommen und haben das Rezept der Krankenkasse voll in Rechnung gestellt, obwohl eine künstliche Befruchtung stattfindet, kann eine Retaxation um 50 Prozent erfolgen.
Seit 2014 übernehmen die Krankenkassen einen Teil der Kosten, die im Rahmen einer künstlichen Befruchtung anfallen. Paare mit unerfülltem Kinderwunsch müssen verschiedene Anforderungen erfüllen, um einen Zuschuss zu bekommen. Vor Beginn der Behandlung ist der Krankenkasse ein Behandlungsplan vorzulegen. Die Behandlung muss aus ärztlicher Sicht begründet und mit einer hinreichenden Aussicht auf eine Schwangerschaft sein. Wurde die Behandlung bereits dreimal erfolglos durchgeführt, ist diese Aussicht nicht mehr gegeben, und es findet in der Regel keine Kostenübernahme statt.
Die Kosten werden nur für verheiratete Paare übernommen, vorausgesetzt Ei- und Samenzellen der Eheleute werden für die künstliche Befruchtung verwendet. Die Eheleute müssen das 25. Lebensjahr vollendet haben, die Frau darf nicht älter als 40 Jahre sein. Für Männer liegt die Altersgrenze bei 50 Jahren.
Für die künstliche Befruchtung können auch Hilfsmittel verordnet werden. Für die Belieferung sind je nach Liefervertrag ein Kostenvoranschlag und eine Genehmigung erforderlich.
Arzneimittel wie Utrogest und Cyclo Progynova haben zwar keine Indikation für eine künstliche Befruchtung, werden aber im Rahmen der Therapie eingesetzt. Der Arzt kann dann im Rahmen des Off-Label-Use die Produlkte verordnen. Es besteht die Möglichkeit einer Verschreibung als Privatrezept oder als Kassenrezept mit dem medizinischen Hinweis auf §27a.